2 lata ago
Haluksy, czyli koślawe paluchy, to powszechny problem, który może powodować ból, dyskomfort i utrudniać codzienne funkcjonowanie. Wybór najlepszej metody leczenia zależy od wielu czynników, w tym od stopnia zaawansowania deformacji. Specjalista ocenia stan stopy, często posługując się czterostopniową skalą Manchester, aby zakwalifikować pacjenta do odpowiedniego rodzaju terapii.
- Ocena Stopnia Deformacji i Leczenie Zachowawcze
- Kiedy Należy Rozważyć Leczenie Chirurgiczne?
- Przygotowanie do Operacji Haluksów
- Metody Chirurgicznego Leczenia Haluksów
- Przeciwwskazania do Operacji Haluksów
- Rekonwalescencja i Rehabilitacja Po Operacji
- Efekty Operacji i Ryzyko Nawrotu
- Koszt Operacji Haluksów
- Najczęściej Zadawane Pytania
Ocena Stopnia Deformacji i Leczenie Zachowawcze
Skala Manchester pomaga w klasyfikacji haluksów. Stopień A oznacza brak deformacji (odchylenie palucha do 20°), B to łagodna deformacja (do 30°), C to umiarkowana (do 50°), a D wskazuje na zaawansowaną deformację (powyżej 50°). W przypadku niewielkiej deformacji (stopień A lub B) lub jako wstęp do leczenia, często stosuje się metody zachowawcze.
Leczenie zachowawcze obejmuje przede wszystkim stosowanie specjalistycznych produktów, takich jak ortezy, żelowe separatory międzypalcowe czy wkładki ortopedyczne. Mają one na celu korekcję ustawienia palucha, odciążenie bolesnych miejsc i poprawę komfortu chodzenia. W przypadku silnych dolegliwości bólowych lekarz może zalecić stosowanie leków przeciwzapalnych. Istotnym elementem terapii jest także fizjoterapia. Zabiegi takie jak kinesiotaping, masaż tkanek głębokich czy uwalnianie punktów spustowych mogą pomóc w zmniejszeniu bólu i poprawie funkcji stopy. Kluczowe jest również noszenie odpowiedniego obuwia – miękkiego, wygodnego i dobrze wyprofilowanego, które nie uciska stopy i palców.
Kiedy Należy Rozważyć Leczenie Chirurgiczne?
Leczenie zachowawcze może przynieść ulgę w łagodnych przypadkach, ale nie jest w stanie trwale skorygować deformacji kostnej. Jeśli metody nieoperacyjne okażą się nieskuteczne, a deformacja postępuje lub powoduje znaczne dolegliwości bólowe, lekarz może zakwalifikować pacjenta do leczenia chirurgicznego. Operacja jest zazwyczaj wskazana przy umiarkowanej (stopień C) i zaawansowanej (stopień D) deformacji haluksa.
Wskazaniem do operacji jest przede wszystkim ból stopy spowodowany deformacją, zarówno ból wypukłej części haluksa, jak i bolesność w zdeformowanym stawie śródstopno-paliczkowym palucha. Operacja jest również rozważana, gdy ból utrudnia chodzenie lub noszenie standardowego obuwia, a także ze względów estetycznych, jeśli wygląd stopy jest źródłem dyskomfortu.
Przygotowanie do Operacji Haluksów
Przed przystąpieniem do zabiegu chirurgicznego, pacjent musi przejść odpowiednie przygotowanie, w tym wykonać szereg badań diagnostycznych. Zazwyczaj wymagane są:
- morfologia krwi,
- badanie poziomu elektrolitów,
- badanie poziomu glukozy,
- ocena układu krzepnięcia,
- RTG stopy (często w obciążeniu masą ciała),
- EKG (elektrokardiogram).
Ważne jest również, aby poinformować lekarza o wszystkich przyjmowanych lekach, zwłaszcza przeciwzakrzepowych, które zazwyczaj należy odstawić na około 7 dni przed zabiegiem. Konsultacja z fizjoterapeutą przed operacją jest wysoce zalecana. Fizjoterapeuta może pomóc w doborze odpowiedniego obuwia pooperacyjnego (np. buta ortopedycznego), nauczyć prawidłowego chodzenia o kulach oraz zalecić ćwiczenia, które będą pomocne w okresie rekonwalescencji. Na zabieg należy zgłosić się na czczo.
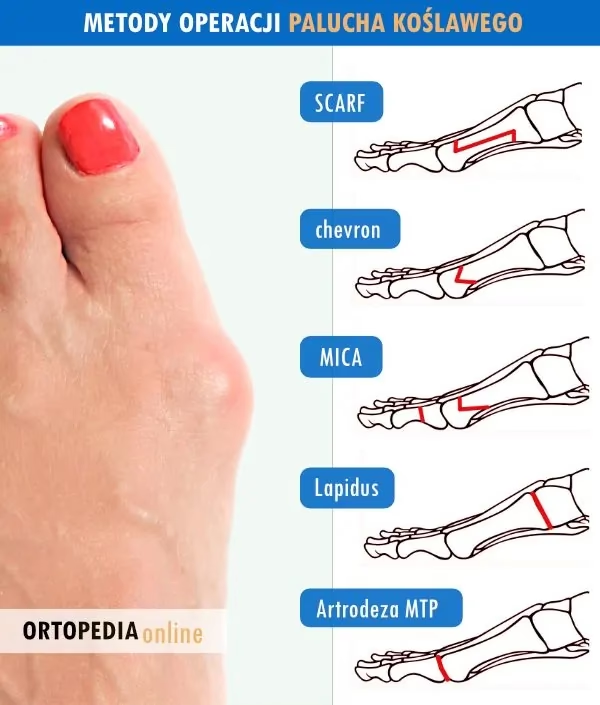
Metody Chirurgicznego Leczenia Haluksów
Chirurgia oferuje wiele metod korekcji haluksów, a wybór najlepszej zależy od indywidualnego przypadku, stopnia deformacji, budowy stopy i innych czynników. Celem każdej operacji jest prawidłowe ustawienie palucha, zwężenie stopy i redukcja towarzyszącego płaskostopia poprzecznego, jeśli występuje.
Metoda Chevrona
Metoda Chevrona stosowana jest głównie w przypadku umiarkowanych deformacji. Polega na wykonaniu osteotomii, czyli przecięcia pierwszej kości śródstopia, a następnie przesunięciu jej głowy w kierunku drugiej kości śródstopia. Kości stabilizowane są zazwyczaj tytanowymi śrubami, które nie wymagają późniejszego usuwania i zwykle nie stanowią przeciwwskazania do rezonansu magnetycznego.
Metoda Lapidusa
Metoda Lapidusa jest często wybierana przy średnich i ciężkich deformacjach, a także w przypadku hipermobilności w stawie klinowo-śródstopnym I. Zabieg polega na przecięciu ścięgna przywodziciela palucha, usunięciu wyrośli kostnej powodującej ból i stan zapalny, a następnie prawidłowym ustawieniu i usztywnieniu (artrodeza) stawu klinowo-śródstopnego I lub w przypadku zmian zwyrodnieniowych, usztywnieniu stawu śródstopno-paliczkowego palucha. Kości stabilizuje się płytką i śrubami tytanowymi.
Metoda Scarf
Metoda Scarf polega na wykonaniu podłużnego nacięcia wzdłuż przyśrodkowej powierzchni przodostopia. Jest skuteczna w przypadku umiarkowanych i ciężkich deformacji. Chirurg wykonuje złożone osteotomie w kształcie litery Z na pierwszej kości śródstopia, umożliwiając znaczną korekcję ustawienia. Rana zamykana jest szwami usuwanymi po około 10-14 dniach.
Małoinwazyjna Technika MICA
Coraz popularniejszą i innowacyjną metodą jest technika małoinwazyjna MICA (Minimally Invasive Chevron Akin). Jest to przezskórny sposób korekcji, polegający na wykonaniu niewielkich, punktowych nacięć (zwykle kilku milimetrów) w okolicy pierwszej kości śródstopia. Przez te nacięcia wprowadza się specjalistyczne narzędzia (np. frez), a cięcia kostne (osteotomie) wykonuje się pod kontrolą aparatu RTG. Metoda MICA obejmuje zazwyczaj osteotomię podgłowową pierwszej kości śródstopia (chevron) oraz osteotomię paliczka bliższego palucha (osteotomia Akina). Kości stabilizuje się małymi śrubami tytanowymi lub szwem kostnym. Głównymi zaletami tej metody są mała inwazyjność, minimalne naruszenie tkanek miękkich, co przekłada się na mniejszy ból i obrzęk po operacji, szybszy powrót do sprawności oraz bardzo dobra ruchomość w stawie śródstopno-paliczkowym, ponieważ cięcia kostne wykonuje się poza stawami. Metoda MICA może być stosowana w łagodnych, umiarkowanych i średniozaawansowanych postaciach haluksów, a nawet w niektórych zaawansowanych przypadkach. Oferuje trójwymiarową korekcję deformacji.
Przeciwwskazania do Operacji Haluksów
Choć operacja haluksów jest bezpiecznym zabiegiem, istnieją pewne przeciwwskazania, które mogą uniemożliwić jej wykonanie. Należą do nich:
- rozsiany proces nowotworowy,
- niewydolność mięśniowa,
- znaczące ubytki neurologiczne,
- aktywne infekcje i gorączka,
- zaawansowane, niekontrolowane zaburzenia krzepnięcia krwi,
- ciąża,
- zaawansowana i niekontrolowana cukrzyca,
- przewlekłe stosowanie leków immunosupresyjnych osłabiających odporność.
Decyzję o kwalifikacji do zabiegu zawsze podejmuje lekarz ortopeda po dokładnej ocenie stanu zdrowia pacjenta i stopnia zaawansowania deformacji.
Rekonwalescencja i Rehabilitacja Po Operacji
Okres rekonwalescencji po operacji haluksów jest kluczowy dla osiągnięcia trwałego i satysfakcjonującego efektu. W pierwszych dniach po zabiegu zaleca się stosowanie zimnych okładów na stopę, aby zmniejszyć obrzęk i ból, oraz chodzenie o kulach łokciowych, aby odciążyć operowaną kończynę. Przez kilka tygodni (zazwyczaj 6-8) konieczne jest noszenie specjalnego buta ortopedycznego (np. buta typu baruka lub z podeszwą roller), który odciąża przodostopie i wspomaga zrost kostny. Stopniowe obciążanie stopy następuje zgodnie z zaleceniami lekarza, często po kontrolnym zdjęciu RTG potwierdzającym zrost kostny.

Rehabilitacja jest niezbędnym elementem powrotu do pełnej sprawności. Zaczyna się zazwyczaj po zdjęciu szwów (około 10-14 dni po zabiegu) i wygojeniu ran. Fizjoterapia pooperacyjna ma na celu zmniejszenie obrzęku, przywrócenie zakresu ruchomości w stawie palucha (jeśli nie wykonano artrodezy), naukę prawidłowego obciążania stopy i reedukację chodu. Stosuje się różne metody fizjoterapeutyczne, takie jak krioterapia, magnetoterapia, laseroterapia czy przezskórna elektryczna stymulacja nerwów (TENS). Fizjoterapeuta dobiera indywidualne ćwiczenia wzmacniające mięśnie stopy i poprawiające jej stabilność. Wczesne, delikatne ruchy palcem są zalecane, aby zapobiec sztywności stawu. Powrót do pełnej aktywności, w tym biegania, następuje stopniowo, zazwyczaj po kilku miesiącach, po uzyskaniu bezbolesnego wspięcia na palce i prawidłowego wzorca chodu. Aby zminimalizować ryzyko nawrotu haluksów, po zakończeniu rekonwalescencji zaleca się unikanie noszenia butów na wysokim obcasie i z wąskimi czubkami.
Efekty Operacji i Ryzyko Nawrotu
Leczenie operacyjne jest jedyną metodą, która pozwala na trwałą korekcję deformacji kostnej w przypadku haluksów. Skuteczność zabiegu w dużej mierze zależy od prawidłowego doboru metody operacyjnej do stopnia zaawansowania deformacji oraz od ścisłego przestrzegania zaleceń pooperacyjnych przez pacjenta. Nowoczesne metody, takie jak MICA, oferują bardzo dobre wyniki korekcyjne i minimalizują ryzyko powikłań.
Ryzyko nawrotu haluksa istnieje, ale jest znacznie mniejsze po prawidłowo wykonanej operacji i przy stosowaniu się do zaleceń dotyczących obuwia. Wkładki ortopedyczne i ortezy stosowane w leczeniu zachowawczym przynoszą ulgę w bólu i poprawiają komfort, ale nie korygują trwale ustawienia kości.
W przypadku nieudanego zabiegu w przeszłości lub nawrotu deformacji, możliwe jest wykonanie zabiegu rewizyjnego. Doświadczeni ortopedzi mogą przeprowadzić ponowną korekcję, często usuwając pierwotne implanty i stosując odpowiednią metodę, aby uzyskać trwały efekt.
Koszt Operacji Haluksów
Koszt zabiegu chirurgicznej korekcji haluksa jest zmienny i zależy od kilku czynników. Kluczowe znaczenie ma wybrana metoda operacyjna – bardziej złożone procedury lub techniki małoinwazyjne wykorzystujące specjalistyczne narzędzia mogą być droższe. Na cenę wpływają również koszty implantów stabilizujących kości, takich jak płytki i śruby tytanowe. Ilość i typ użytych implantów ma bezpośrednie przełożenie na ostateczny koszt. Dodatkowe opłaty mogą być związane z koniecznością pozostania w szpitalu na noc. Warto jednak pamiętać, że w niektórych placówkach cena zabiegu może obejmować kompleksową opiekę, w tym kwalifikację anestezjologiczną, opiekę anestezjologiczną i pielęgniarską, niezbędne badania szpitalne, wyżywienie, leki i materiały opatrunkowe.
Najczęściej Zadawane Pytania
Jaki zabieg jest najlepszy na haluksy?
Nie ma jednej uniwersalnie "najlepszej" metody. Wybór zależy od stopnia zaawansowania deformacji, stanu zdrowia pacjenta i budowy stopy. Lekarz ortopeda dobiera metodę (np. Chevron, Lapidus, Scarf, MICA) po szczegółowej diagnostyce. Metoda MICA jest często uznawana za bardzo nowoczesną i małoinwazyjną, dającą dobre efekty i szybszą rekonwalescencję w odpowiednio dobranych przypadkach.
Jakie są metody leczenia haluksów?
Metody leczenia dzielą się na zachowawcze (nieoperacyjne), takie jak wkładki, ortezy, fizjoterapia, leki przeciwzapalne, oraz chirurgiczne (operacyjne), które korygują deformację kostną.
Kiedy stosuje się leczenie chirurgiczne?
Leczenie chirurgiczne stosuje się, gdy metody zachowawcze nie przynoszą ulgi, deformacja jest umiarkowana lub zaawansowana (zazwyczaj stopień C lub D w skali Manchester) i powoduje ból, utrudnia chodzenie lub noszenie obuwia.
Czy można chodzić od razu po zabiegu korekcji haluksa?
Chodzenie jest możliwe od razu po zabiegu, ale z obciążaniem operowanej stopy w specjalnym bucie ortopedycznym odciążającym przodostopie (np. but baruka lub z podeszwą roller) oraz często z pomocą kul łokciowych przez pierwsze tygodnie.
Jak długo trwa rekonwalescencja po operacji haluksa?
Pełna rekonwalescencja, w tym powrót do pełnej aktywności fizycznej, trwa zazwyczaj kilka miesięcy. Noszenie buta ortopedycznego jest wymagane przez 6-8 tygodni. Stopniowe obciążanie stopy i rozpoczęcie fizjoterapii odbywa się pod kontrolą lekarza i fizjoterapeuty.
Czy efekty operacji haluksów są trwałe?
Tak, jeśli ortopeda dobrał odpowiednią metodę, a pacjent przestrzega zaleceń pooperacyjnych, efekty operacji (szczególnie metod korygujących strukturę kostną) są zazwyczaj trwałe. Kluczowe jest unikanie obuwia, które przyczynia się do powstawania deformacji.
Właściwie dobrana metoda leczenia, połączona z odpowiednim przygotowaniem i zaangażowaną rehabilitacją, daje największe szanse na skuteczne pozbycie się problemu haluksów i powrót do komfortowego, bezbolesnego chodzenia.
Jeśli chcesz przeczytać więcej interesujących artykułów jak 'Haluksy: Leczenie i Skuteczne Metody', odwiedź kategorię Uroda.
